Как лучше проходить колоноскопию под наркозом или без
Как лучше проходить колоноскопию под наркозом или без
Аппаратное обследование внутреннего состояния сегментов толстого кишечника то есть восходящего, поперечно-ободочного и нисходящего отделов кишечника плюс сигмовидного отдела, ректума, предоставляют полную картину патологических изменений всех слоев пищеварительного органа. Введенная трубка, оснащенная видеокамерой, позволяет увидеть на экране монитора все изменения вплоть до самых мелких. Кроме видеопредставления, эндоскоп собирает биоматериалы для гистологического исследования. Также посредством данной аппаратуры можно удалять полипозные образования по всему периметру толстого отдела ЖКТ. Пациенты, страдающие заболеваниями ЖКТ, задают себе один и тот же вопрос: Как лучше проходить колоноскопию под наркозом или без? На данный вопрос постараются досконально отвечать наши специалисты журнала «Expertology».
Важность процедуры, решение использования анестезии
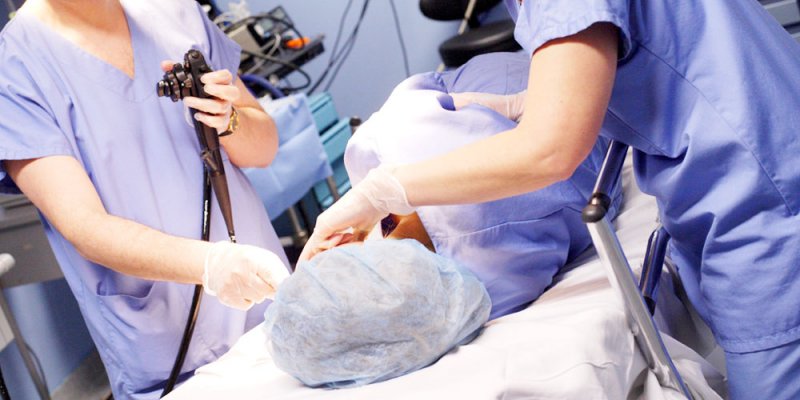
Выполняя данное аппаратное исследование можно определить тип заболевания, форма патологического процесса, степень поражения кишечника и вовлечение в воспалительном процессе соседних органов, тканей. Около 10-15 лет назад данную манипуляцию считали болезненной. Во время процедуры, эндоскопист, направляя трубку в нужном ракурсе, мог причинить болезненность, ведь кишечник оснащен неимоверным количеством нервных рецепторов. Болезненность эндоскопического исследования заставляло многих пациентов отказаться, соглашаясь на рентген, УЗИ, МРТ и компьютерную томографию. Но минусом таких аппаратных манипуляция, является отсутствие возможности брать биоматериал для исследования на наличие онкообразований, определения инфекционного источника + тип патогенной флоры. Для устранения болезненного фактора, врачи начали проводить колоноскопию под локальным или общим наркозом.
Колоноскопия с использованием обезболивания
Снижая болевой порог, эндоскоп можно вводить в прямую кишку безболезненно и без боязни каких-то последствий как спазм кишечника из-за переживания пациента, кровотечения по вине резкого движения тела из-за боли, и последнее: невозможность проводить обследование до конца из-за криков и отказа больного полностью обследоваться.
Формы обезболивания при колоноскопии:
Местная анестезия: в прямую кишку вводят обезболивающее вещество, которое угнетает чувствительность нервных клеток на определенном участке и на некоторое время. Болевая реакция не исчезает полностью, поэтому во время процедуры существует дискомфорт при прямом контакте эндоскопа со слизистой. Болезненность в данном случае может возникать по вине нагнетания воздуха в толстую кишку, а также наличия воспалительных очагов, кровоточащих или гнойных язв, полипов или новообразований доброкачественного, злокачественного типов.
Использование седативных средств: перед колоноскопией больному вводится внутривенно или внутримышечно седативные вещества. После наступления сонливости проводится колоноскопия отделов толстого кишечника. Снотворные вещества снижают болевой порог рецепторов кишечника, и аппарат проходит безболезненно во всех отделах. Плюс такого обезболивания: не требуется аппаратура для наркоза, быстрое восстановление пациента после колоноскопии.
Общая анестезия: выполняется только в стационарных условиях, то есть в оперблоке. До процедуры выбирается наркоз, проводится проба для исключения аллергии и определяется дозировка. После введения препарата, пациент погружается в сон, колоноскопия проводится абсолютно безболезненно. Показаниями для такого типа наркоза является высокая реакция на боль, детский возраст, спайки и эрозии в кишечнике.
Внимание! Из состояния общего наркоза больные выходят медленно с некоторыми последствиями: головокружения, тошнота, иногда рвота, боли по периметру живота. В связи с такими реакциями и клиническими проявлениями, плюс исключения осложнений как кровотечения, перитонит – больных необходимо наблюдать несколько дней в стационаре.
Показания колоноскопии под наркозом
Спорный вопрос «Как лучше проходить колоноскопию под наркозом или без?», остается актуальным, боль, многих пациентов пугает, они должны принимать решение и выбрать тип наркоза. По изучениям многих источников нашими журналистами было выявлено, что основная часть выбирает колоноскопию посредством седативных веществ. Вариант очень подходящий по трем причинам: не вызывает боль, интоксикацию и осложнений. В итоге, данный вариант рассматривается врачебным консилиумом, при котором берется во внимании чувствительность пациента к препарату, сопутствующие заболевания систем и органов (сердечнососудистые, эндокринные, сахарный диабет, опухоли, заболевания ЦНС) и степень поражения ЖКТ.
Колоноскопия выполняется при:
постоянных жалобах на боли в эпигастральной области живота + боли по периметру сегментов толстого кишечника;
жалобах на диспепсические процессы с наличием гноя + прожилок крови в каловых массах;
наличии свежей крови при дефекации;
специфическом стуле для внутреннего кровотечения;
постоянных позывах к дефекации;
повышенном газообразовании с диспепсическими явлениями;
подозрении на злокачественные или доброкачественные опухоли;
резкой потере веса не ясной этиологии;
подтверждении диагноза и с целью сбора гистологических материалов;
исключении рецидива болезни.
После проведения операции по удалению опухоли толстого кишечника, рекомендуется выполнять колоноскопию в исключении рецидива. Если в семье были казусы рака кишечника, есть необходимость обследоваться и пройти аппаратное обследование органа пищеварения в исключении патологии.
Перечень противопоказаний

Процедура исследования сегментов толстой кишки посредством эндоскопа стала инструментом номер один в постановлении правильного диагноза. Но вопреки положительной стороны диагностического метода, существуют противопоказания для ее проведения.
Колоноскопия не рекомендуется в случае:
повышенной реактивности организма на анестетики;
патологии центральной нервной системы;
перенесенного инфаркта или инсульта;
недостаточности митрального клапана;
Даже при таких противопоказаниях, если есть критическая необходимость, данная процедура выполняется. Все этапы обсуждаются заранее, а при ее выполнении кроме эндоскописта, присутствуют несколько врачей (анестезиолог, реаниматолог, онколог, хирург). Учитывая риски процедуры, медики готовы оказать специализированную помощь в случае непредвиденных обстоятельств как кровотечение, остановка дыхания, нарушение сердечного ритма, прободение кишки по причине язв, полипов или опухоли. Больного перед процедурой необходимо подготовить по специальной схеме, от которой зависит результаты исследования и состояние пациента до и после инвестигации.
Этапы подготовки к колоноскопии
Перед диагностической процедурой весь кишечник должен быть чистым, то есть в нем не должно быть каловых масс. Слизистая не должна иметь ни малейшего «мусора», его можно воспринимать как патологические явления. Поэтому существует целая схема подготовительных манипуляций: слабительные, диеты, очистительные клизмы.
Этапность подготовки кишечника:
Диетическая подготовка: исключение жирных и острых продуктов. В течение трех дней диета должна быть составлена из частого дробного питания:
легкий завтрак в 8:00 часов: сухари и не сладкий зеленый чай;
10:00 часов: кефир с низким коэффициентом жирности, крутое яйцо;
12:00 часов: стакан сока или киселя с кусочком серого хлеба, и кусочек не жирной рыбы;
14:00: грибной или картофельный суп, пюре с паровой котлетой (или макароны, рис) стакан зеленого чая и сладкие сухари с изюмом;
17:00 часов: кусочек отварного куриного мяса, белый хлеб;
19:00 часов: стакан не жирного кефира, сухарики, печеное яблоко.
Спиртные напитки, вода с газами, фрукты, овощи, каши, ржаной хлеб, бобовые, жирные мясные продукты, майонез, острые приправы – запрещены в рационе питания. Указанная диета, эффективно освободит кишечник от каловых масс.
Очистительные процедуры: клизмы с теплой водой и слабительные препараты типа Сенадексена, Дюфалака. Плюс к этому потребуется восполнение жидкости в организме посредством потребления 2л теплой кипяченой воды или минералки без газов. Это делается за день до диагностической процедуры, если колоноскопия назначена на 15-16 часов после обеда, до этого времени с утра рекомендуется пить еще 1,5-2л жидкости.
В назначенный день пациент не должен употреблять пищу, колоноскопия с наркозом выполняется на голодный желудок. Очень важно: если пациент переживает, взволнован или претерпевает невроз, после консультации лечащего врача рекомендуется принять успокоительное средство, которое совместимо с обезболивающим средством и не повлияет на качество анестезии.
Выполнение колоноскопии под наркозом
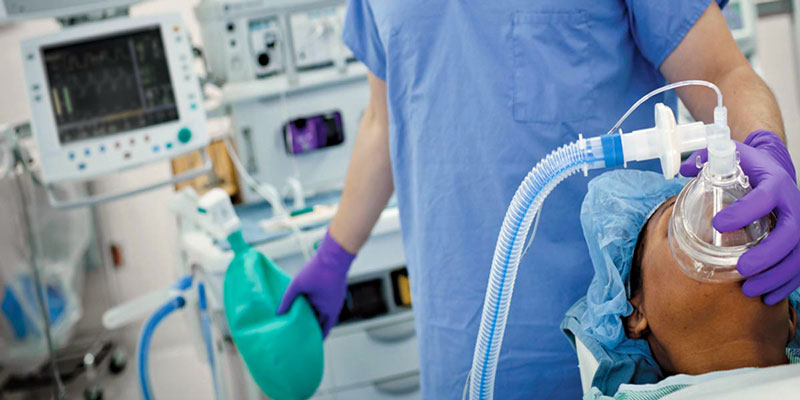
После подготовительного этапа пациент направляется в процедурный кабинет. Снимая всю одежду ниже пояса, ложится на кушетку, на левом боку. Колени должны быть согнутыми. Далее в вену вводится анестетик, по истечению 10 минут можно вводить смазанный маслом эндоскоп в анальное отверстие. Специальными отработанными движениями эндоскопист направляет трубку по отделам толстого кишечника. На мониторе видно состояние кишечной слизистой. В это время можно снимать подозрительные участки, а также брать материал для гистологии и устранять полипы. По завершению процедуры трубка извлекается. Пациента будят, если он чувствует себя хорошо, отправляют домой, в противном случае, сутки наблюдают за его самочувствием в стационарных условиях. Вся процедура длится от 15 до 30 минут в зависимости от диагностической цели и патологии. Пить или принимать пищу, можно через час после процедуры.
Плюсы и минусы колоноскопии под наркозом
После ознакомления с этапами проведения процедуры, вопрос: «Как лучше проходить колоноскопию под наркозом или без?», уходит на второй план. Есть веские аргументы для проведения диагностики толстого кишечника под анестезией, а именно:
Нет нестерпимой боли.
Пациент не испытывает дискомфорт, вздутие живота, слабость, головокружение.
Трубка эндоскопа двигается безпрепятственно, исследуя всю слизистую.
Можно безболезненно удалять полипы.
Гистологический материал берется качественно.
Во время колоноскопии под наркозом спокойно можно сделать снимки и внимательно изучить подозрительные участки.
Процедура длится недолго.
Пациент приходит в чувство сразу после колоноскопии.
Единственный минус диагностического аппаратного исследования кишечника, это стоимость и некоторые побочные явления. Диагностика ЖКТ с применением наркоза по стоимости варьирует в пределах 4000 до 20000 рублей. Но данные недостатки зависят от финансового положения больного, от уровня сервиса медицинского центра и от сложности диагноза плюс сопутствующие заболевания у пациента, возраста.
Непредвиденные последствия колоноскопии
К побочным явлениям относится общее состояние как температура, слабость, обморочное состояние, тошнота, рвота, а также прожилки крови в каловых массах на второй день после процедуры. К редким случаям относится прободение стенок кишки + повреждение селезенки, это бывает при эрозивном колите и болезни Крона, когда стенки кишечника очень тонкие и эндоскоп может пробить стенки кишечника. Даже при таком риске колоноскопия необходима для обнаружения и исключения рака. Такие осложнения бывают еще при некомпетентности врача или при случайных обстоятельствах. В исключении таких инцидентов лучше заранее найти хорошего специалиста или медицинское учреждение с достойной репутацией. К вашему внимаю: ответ на вопрос как лучше проходить колоноскопию под наркозом или без, можете получить только у лечащего врача, а ваше право – соглашаться с мнением специалиста!
Колоноскопия без наркоза

Многочисленные заболевания желудочно-кишечного тракта (ЖКТ), не выявленные на ранних стадиях приводят к печальным последствиям. Это часто случается из-за неспособности оценить важность своевременной диагностики или из-за страха перед тем или иным обследованием.
Одним из таких методов диагностики является колоноскопия (ФКС), всегда пугающая одним только пониманием, что врач будет изнутри осматривать слизистую кишечника. Да, действительно эта процедура и есть изучение внутренней поверхности кишечника при помощи специального прибора – эндоскопа, путем ввода его в просвет толстой кишки.
Несмотря на присутствие незначительных неприятных ощущений это обследование наиболее информативный метод, позволяющий предотвратить развитие многих патологий на ранних стадиях, и отказаться от него означает подписать себе приговор на мучительное заболевание впоследствии. Некоторые пациенты не представляют, как может проходить колоноскопия без наркоза безболезненно, и стараются любыми путями избежать ее или пройти с обезболиванием. Но не всегда это является наилучшим выходом.
Подробно о колоноскопии
Колоноскопия – это тщательное исследование кишечника при использовании эндоскопа – специального прибора, состоящего из длинной гибкой трубки и зафиксированной на конце мини-камеры. Этот прибор в ходе процедуры заводится через анальный проход в прямую кишку, и постепенно продвигается по всему толстому кишечнику.
В процессе осмотра и при обнаружении различных дефектов на слизистой врач-диагност иссекает их, используя щипцы с петлей, закрепленные на конце эндоскопа. Тканевой материал отправляется в лабораторию для подробного изучения на предмет качества новообразований. Детально увидеть процесс колоноскопии можно на видео.
Благодаря возможности скрупулезного осмотра и непосредственного контакта со слизистой поверхностью кишечника, колоноскопия считается самым информативным методом. Она позволяет диагностировать наличие полипов и язв, воспалительных процессов, а также онкологические заболевания на ранних стадиях их возникновения задолго до перерождения в злокачественные формы.
Как решиться на колоноскопию без наркоза?
Получившие назначение на обследование кишечника, как правило, начинают спрашивать у тех, кто делал его уже, сопоставлять отзывы пациентов о прохождении процедуры, чтобы принять решение проходить колоноскопию без наркоза или с применением обезболивающих препаратов. Самое важное знать следующее, чтобы не возникало лишних страхов, способных превратить обследование в кошмар и для больного и для врача.
Сам по себе процесс прохождения трубки эндоскопа безболезненный, и лишь при вводе его в анальное отверстие могут быть незначительные болевые ощущения. Для того чтобы при вводе эндоскопа в анус не было больно, достаточно всего лишь полностью расслабиться, а врач, в свою очередь, на наконечник накладывает гель или специальную смазку, чтобы избежать болевых ощущений у пациента.
Неприятно становится в тот момент, когда диагност начинает накачивать кишечник газом, чтобы распрямить его складки и детальнее осмотреть поверхность. Но эта боль периодическая спазматическая и проходит, как только заканчивается обследование, и врач ликвидирует газ из кишечника. Безусловно, при консультации с врачом можно настоять и сделать обезболивание перед процедурой, но существуют различные противопоказания, при которых лучше отказаться от наркоза.
Когда следует проводить обследование кишечника без наркоза?
Проведение колоноскопии при использовании наркоза даже в случаях повышенной боязни пациента не представляется возможным при наличии:
- заболеваний сердечно-сосудистой системы (инфаркта или инсульта в анамнезе, ИБС);
- нарушений свертываемости крови;
- аллергических реакций на анестетические средства;
- психиатрических или неврологических болезней;
- эпилепсии;
- беременности.
Также больной имеет право отказаться от обследования под наркозом, мотивируя нежеланием подвергать организм возможному риску от применения обезболивающих средств. Некоторые пациенты отказываются от анестезии, боясь что из-за снижения чувствительности можно не почувствовать травму кишечника эндоскопом. Все противопоказания имеют в той или иной мере относительный характер, и при определенных обстоятельствах, имеющих большую угрозу для жизни пациента, делают колоноскопию с наркозом.
Кому не получится провести процедуру без наркоза?
Существуют несколько категорий больных, которые вследствие тех или иных особенностей не смогут пройти обследование без применения обезболивающих препаратов. К таким пациентам относятся:
- Дети до 12 лет – учитывая малый возраст и неспособность понять важность метода, малыши жутко боятся любого вмешательства в их организм, а так как процедуру, скорее всего, придется через время повторить, лучше избежать психических травм.
- Пациенты, страдающие спаечной болезнью – спайки будут препятствовать продвижению эндоскопа в кишечнике и при непосредственном контакте вызывать сильные боли.
- Люди, имеющие образование стриктур (сужения) в толстом кишечнике или анальном отверстии, что затруднит процесс прохождения трубки, и пациент будет испытывать довольно интенсивные боли.
- Больные с наличием воспалительных, инфекционных, язвенных и деструктивных процессов в кишечнике – жуткие боли в животе не дадут врачу провести осмотр и поставить диагноз.
Без применения наркоза не смогут пройти колоноскопию чересчур восприимчивые пациенты, у которых низкий порог чувствительности. Ведь для них любое, даже считающееся незначительным для обычных людей ощущение может стать поводом для паники, обморока и сердечного приступа. Поэтому врач, изначально зная психические особенности своего пациента, старается назначить ему процедуру с использованием анестетиков.
В случае если больному были назначены другие методы диагностики кишечника, такие как УЗИ или ирригоскопия, чтобы не проводить колоноскопию под наркозом из-за присутствия противопоказаний, но они были неинформативны, приходится назначать ФКС без наркоза. Опасение болевых ощущений – не повод отказываться от колоноскопии.
Возможные ощущения при процедуре
Чтобы проведение колоноскопии без наркоза прошло максимально благоприятно лучше быть готовым к возможным ощущениям. Для избегания травм или боли при вводе эндоскопа следует расслабиться позволить врачу ввести трубку в прямую кишку.
Болевые ощущения происходят от поступления в кишечник газа, который расправляет стенки для детального изучения их поверхности. Такие ощущения похожи на метеоризм и распирание, и быстро проходят после выведения газа. Степень распирания и боли зависит от тонуса кишечника – при расслабленном состоянии они незначительны или, вообще, отсутствуют. Иногда могут появляться боли при прохождении эндоскопа через изгибы толстой кишки.
Реальна ли колоноскопия без боли?
Даже если учесть все возможные болевые ощущения при обследовании кишечника при определенных обстоятельствах можно пройти эту процедуру абсолютно безболезненно не применяя методы обезболивания.
Для этого нужно совпадение следующих факторов:
- опыт эндоскописта, его умение провести процедуру с наименьшими неприятными ощущениями для пациента;
- наличие современной аппаратуры, обеспечивающей максимальный комфорт и высокую степень информативности;
- удачное сочетание физиологических особенностей обследуемого – строение толстой кишки, болевой порог и отсутствие патологий внутренних органов;
- полное взаимопонимание и согласованность действий диагноста и пациента избавят от дискомфорта при процедуре.
Именно из-за этих факторов необходимо внимательно отнестись к выбору клиники для проведения колоноскопии, чтобы использовать возможность пройти важную процедуру и без наркоза и абсолютно безболезненно.
Как делают колоноскопию кишечника под наркозом, и сколько по времени длится процедура?
Колоноскопия — диагностический малоинвазивный метод исследования, позволяющий достоверно оценить состояние всех отделов кишечника на предмет развития анатомических патологий, опухолей, перфорации, воспалительных очагов. Учитывая болезненность колоноскопического исследования и дискомфорт во время нагнетания воздушных атмосфер, существуют показания к использованию наркоза: общее обезболивание, местная анестезия и седация.
Колоноскопия без наркоза
 Колоноскопия проводится без анестезии при невозможности выполнения любого медикаментозного обезболивания ввиду острых аллергических реакций, отягощённого клинического анамнеза в отношении жизненноважных органов и систем.
Колоноскопия проводится без анестезии при невозможности выполнения любого медикаментозного обезболивания ввиду острых аллергических реакций, отягощённого клинического анамнеза в отношении жизненноважных органов и систем.
Выделяют следующие показания к необходимости проведения диагностической манипуляции без наркоза:
- Заболевания крови, включая нарушение свёртывающей способности;
- Психические расстройства, требующие применения серьёзных препаратов;
- Беременность и лактация;
- Эпилептические припадки;
- Острые аллергические реакции, вплоть до анафилактического шока;
- Заболевания сердечно-сосудистой системы (особенно, сердечная недостаточность, инсульты, инфаркт миокарда).
Для таких пациентов можно облегчить неприятные ощущения и боли местной анестезией, которая заключается в обработке наконечника колоноскопа средствами с лидокаином.
На заметку: отказаться от наркоза может и сам пациент ввиду опасений за общее состояние организма, страха побочных эффектов и нежелательных осложнений.
Больно ли делать колоноскопию без наркоза?
Страх сильных болей нередко провоцирует у пациентов подсознательную боязнь даже при использовании анестезии.
Для минимизации болезненных ощущений и облегчения манипуляции существует целая схема проведения исследования:
- Предварительная подготовка, очищение кишечника, диета;
- Особая поза во время манипуляции (поза на боку с подогнутыми ногами к животу);
- Обильное смазывание наконечника зонда вазелином или специальным гелем.
Колоноскоп обладает небольшими формами, сам наконечник имеет малый диаметр. Основной дискомфорт обусловлен нагнетанием воздуха и манипуляцией наконечника в просветах кишечника. При наличии спаек, воспаления, резкого сужения кишечного просвета боли могут усиливаться так, что процедуру переносят на другой день или предлагают общее обезболивание.
Немаловажным аспектом безболезненной колоноскопии является психологическая подготовленность пациента. При необходимости врач всегда может прервать обследование и нанести местный анестетик.
Чем опасно исследование?
Современные препараты практически исключают негативные последствия наркоза для организма при отсутствии у пациента особенных противопоказаний.
Основная опасность связана со следующими особенностями:
- Вероятность повреждения стенок кишечника;
- Длительное пробуждение от наркоза;
- Продолжительное угнетение сознания;
- Развитие непредсказуемых аллергических реакций;
- Сохранность симптомов интоксикации.
Повреждение кишечника обусловлено отсутствием абсолютно любых ощущений при наркозе и контакта с врачом-диагностом. В остальном, осложнения при наркозе скорее редкость. Обычно пациента тщательно обследуют, изучают клинический анамнез, оценивают потенциальные риски осложнений при введении наркоза.
Колоноскопия с наркозом и без: что лучше?
Колоноскопия без наркоза сопряжена с вероятностью возникновения неприятных ощущений, сильных болей, чрезмерном непроизвольном мышечном сокращении ануса и кишечных сфинктеров, что значительно затрудняет проведение процедуры.
Основными преимуществами исследования без обезболивания считаются:
- сохранение ясности сознания,
- сохранение контакта с врачом,
- осознание происходящего,
- возможность быстро вернуться к прежним делам.
При наличии спаек, воспаления, резкого сужения кишечного просвета боли могут усиливаться так, что процедуру переносят на другой день или предлагают общее обезболивание.
Колоноскопическое исследование с наркозом проводится в обязательном порядке при следующих условиях:
- Дети младше 12-14 лет;
- Острые воспалительные заболевания слизистой;
- Стриктуры или участки сильного сужения просвета кишечника;
- Изъязвление слизистой, эрозивные очаги;
- Злокачественные опухоли кишечника;
- Низкий болевой порог;
- Нервные расстройства, нарушение психики, эмоциональная нестабильность.
Преимуществами наркоза является полное отсутствие боли, негативных эмоций, страха.
Учитывая склонность многих пациентов к увеличению потенциальной опасности, такое отношение к процедуре может привести к серьёзным последствиям:
- обмороки,
- остановка сердца,
- сердечный приступ,
- нарушение дыхания,
- истерия.
Где можно сделать и сколько это стоит?
 Проводят колоноскопию в любых профильных медицинских учреждениях, имеющих специальное оборудование, медицинский штат, помещения для временного пребывания пациента. В случае необходимости проведения наркоза учреждение должно быть оснащено палатами временного пребывания, отделением реанимации и анестезии.
Проводят колоноскопию в любых профильных медицинских учреждениях, имеющих специальное оборудование, медицинский штат, помещения для временного пребывания пациента. В случае необходимости проведения наркоза учреждение должно быть оснащено палатами временного пребывания, отделением реанимации и анестезии.
Средняя стоимость на колоноскопическое исследование варьирует от 5000 до 40000 рублей.
Такая колоссальная разница в цене определяется:
- стоимостью первичной консультации,
- целью колоноскопии (необходимость биопсии, удаления полипов или купирования кровотечений),
- престижем клиники,
- необходимостью пребывания в стационаре некоторое время (с родственниками или без).
В институте проктологии в Москве можно сделать колоноскопическое исследование частично по квоте или полису ОМС, а частично с дополнительной оплатой по прейскуранту выполненных услуг.
Исследование абсолютно бесплатно доступно пациентам по месту жительства, как правило, в областной клинической больнице.
Как готовиться?
Колоноскопическое исследование, вне зависимости от целей процедуры, проводится после соответствующей подготовки. При этом, необходимость применения наркоза или местного обезболивания, не играет особенного значения.
Выделяют несколько основных этапов:
 Диета перед колоноскопией. За неделю до манипуляции следует ограничить потребление мучных и газообразующих продуктов (хлебы, кондитерские изделия, свежие фрукты, овощи), агрессивной пищи (пряности, копчёности, соленья, консервация).
Диета перед колоноскопией. За неделю до манипуляции следует ограничить потребление мучных и газообразующих продуктов (хлебы, кондитерские изделия, свежие фрукты, овощи), агрессивной пищи (пряности, копчёности, соленья, консервация).- Послабление в домашних условиях. Для облегчения выведения каловых масс следует принимать компоты из сухофруктов (чернослив, курага, черный и белый изюм).
- За сутки до процедуры приём медикаментозных послабляющих препаратов: Фортранс, Мовипреп, Лавакол и др. Лавакол или Фортранс, что лучше для колоноскопии читайте здесь.
Особенностью и целью подготовительного периода является абсолютное выведение каловых масс из просвета прямой кишки для улучшения визуализации стенок органа, предупреждение развития осложнений и точности диагностики. Последний приём пищи до проведения процедуры должен быть не позднее 12-14 часов.
Перед колоноскопией под наркозом можно попить воду, но не более 300 мл. Кроме воды допустим зелёный чай, травяной отвар из ромашки, отвар из ягод шиповника.
В подготовке к манипуляции важно следовать всем врачебным рекомендациям. Выполнение инструкций особенно важно для пациентов с:
- тяжёлой наследственностью,
- избыточным весом,
- сахарным диабетом,
- гормональными расстройствами.
Как делают?
 Колоноскопию под наркозом проводят строго в стационарных условиях. Утром перед исследованием пациента вновь осматривает врач на самочувствие, вероятность ОРВИ или простуды, окончательно определяется тип анестезии.
Колоноскопию под наркозом проводят строго в стационарных условиях. Утром перед исследованием пациента вновь осматривает врач на самочувствие, вероятность ОРВИ или простуды, окончательно определяется тип анестезии.
Алгоритм проведения выглядит следующим образом:
- Пациента укладывают на кушетку на левый бок с подтянутыми коленями к животу;
- Анальное отверстие обрабатывают анестетиком и вводят наркоз.
- Далее проводят диагностический осмотр полостей кишечника. При необходимости удаления полипов, купирования кровотечения или хирургических манипуляций используется специальный хирургический инструментарий. Удалённые фрагменты опухолей или полипозных очагов отправляют на гистологический анализ.
- После манипуляции пациента увозят в отделение для пробуждения. Всё это время состояние больного контролируется специалистами.
В отдельных случаях после общего наркоза требуется суточное пребывание в стационаре. Если колоноскопия под наркозом требуется ребёнку раннего возраста, то после манипуляции ему с одним из родителей рекомендуется остаться в стационаре 1-3 суток.
Какой наркоз применяют?
 Принципиально выделяют несколько основных типов обезболивания, которые эффективно применяются при проведении колоноскопии, вне зависимости от целей исследования:
Принципиально выделяют несколько основных типов обезболивания, которые эффективно применяются при проведении колоноскопии, вне зависимости от целей исследования:
- Местное обезболивание. Во время манипуляции происходит обработка наконечника анестезирующими составами для облегчения проведения зонда, устранения выраженных болевых симптомов.
- Колоноскопия во сне (седация). Пациент всё время процедуры находится в полудрёме, может реагировать на требования врача, не чувствует боли, ощущает движения в кишечнике. Степень погружения в сон зависит от дозировки и выбранного препарата.
Основная задача седации — расслабить организм, мышечные структуры. Преимуществом считается отсутствие влияния на дыхательные центры, возможность быстрого переведения в общий наркоз. Единственным объективным недостатком считается высокая стоимость. - Общий наркоз. Под системной анестезией отсутствует всякая боль, сознание пациента полностью угнетено. Несмотря на абсолютное отсутствие боли, пробуждение от наркоза всегда неприятное: ощущение жажды, озноб, тяжёлая голова. Полностью отсутствует память с момента введения препарата.
Выделяют несколько типов такого наркоза: внутривенная и ингаляционная анестезия. В первом случае лекарственный препарат подаётся через вену, во втором — подача лекарственного средства происходит через кислородную маску.
Выбор анестезии зависит от множественных критериев:
- показания,
- сложность клинической ситуации,
- цели диагностического исследования,
- возраст и общая история болезни пациента.
Обратите внимание! Любой тип общей анестезии, включая седацию, проводится в кабинете с возможностью оказания неотложной реанимационной помощи в случае развития непредсказуемых реакций по ходу манипуляции.
Сколько по времени длится колоноскопия кишечника под наркозом?
Продолжительность процедуры под наркозом несколько дольше и полностью определяется целью диагностики. При необходимости удаления патологических очагов, лечения некоторых заболеваний, купирования кровотечений процедура может продлиться около часа. В случае обычной диагностики дл полноценного исследования достаточно 15-20 минут.
Таким образом, отличие коноскопического исследования с наркозом и без обусловлено лишь отсутствием болезненных ощущений. По другим критериям особенных отличий не отмечается.
Рекомендации после исследования
 Сразу после процедуры с наркозом можно попить воды небольшими порциями. Спустя несколько часов допускается приём пищи. При ощущении переполненности кишечника газами следует принять абсорбирующие препараты или Эспумизан.
Сразу после процедуры с наркозом можно попить воды небольшими порциями. Спустя несколько часов допускается приём пищи. При ощущении переполненности кишечника газами следует принять абсорбирующие препараты или Эспумизан.
При нормализации ясности сознания можно отправиться домой и выполнять следующие рекомендации:
- соблюдение постельного режима до 24 часов;
- ограничение интенсивных нагрузок;
- исключение анальной интимной близости.
Не рекомендуется управлять автомобилем, быть задействованным в работе, требующей концентрации внимания, сосредоточенности, ответственности за чужие жизни.
После колоноскопии с наркозом начинать питаться можно через несколько часов. В противном случае могут возникать неконтролируемые приступы рвоты. Особенных изменений в рационе после колоноскопии не предусмотрено.
Смотрите видео с отзывом по проведении колоноскопического исследования под наркозом:
Колоноскопия с наркозом — эффективный метод избавления от болей во время лечебно-диагностической манипуляции, облегчения работы врачу-диагносту. Следование всем рекомендациям врача позволит избежать осложнений и получить максимально достоверную оценку состоянию здоровья кишечного тракта.
Как обнаружить полипы в носу читайте в нашей статье здесь.
Записаться на приём к врачу вы можете непосредственно на нашем ресурсе.
Источники:
http://expertology.ru/kak-luchshe-prokhodit-kolonoskopiyu-pod-narkozom-ili-bez/
http://apkhleb.ru/endoskopiya/kolonoskopiya-bez-narkoza
http://polipunet.ru/lechenie/diagnostika/kolonoskopiya-pod-narkozom